O Patch Teste, também chamado de Teste de Contato, é o melhor exame para realizar o diagnóstico de Dermatite de Contato. Esse tipo de alergia se caracteriza pelo aparecimento de lesões avermelhadas e com vesículas nos locais que entraram em contato com a substância suspeita.
Dermatite de Contato
A dermatite de contato é uma doença universal, que pode acontecer em todas as idades e raças, porém sua incidência é menor na infância pela menor exposição às substâncias nessa faixa etária.
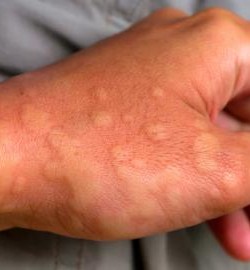
A dermatite de contato é uma forma de alergia a uma substância exógena que em contato com a pele leva ao surgimento de eczema (lesões inflamatórias avermelhadas, com escoriações, feridas, vesículas) que causam coceira e/ou ardor.
Esse tipo de reação acontece após repetidas exposições ao produto, raramente acontece na primeira exposição, já que é uma reação do organismo da pessoa contra aquela substância. Essa reação pode demorar dias a anos para acontecer, dependendo da imunidade de cada um.
O mais característico é o aparecimento do eczema no local do contato, por exemplo: nas orelhas ou dedos em quem tem alergia a bijuteria (níquel), no pé em quem tem alergia a borracha e nas mãos em quem tem alergia a produtos de limpeza ou luvas.

Ainda, existem substâncias que dão alergia apenas após a exposição solar, como plantas, anti-inflamatório tópico e anti-histamínico tópico.
Principais substâncias que causam dermatite de contato:
- Bijuterias (níquel)
- Perfumes
- Cosméticos
- Corantes de tecidos e roupas
- Borracha
- Tintura de cabelo
- Conservantes de produtos de higiene pessoal, medicamentos e cosméticos
- Antibióticos tópicos
Patch Teste (Teste de Contato)
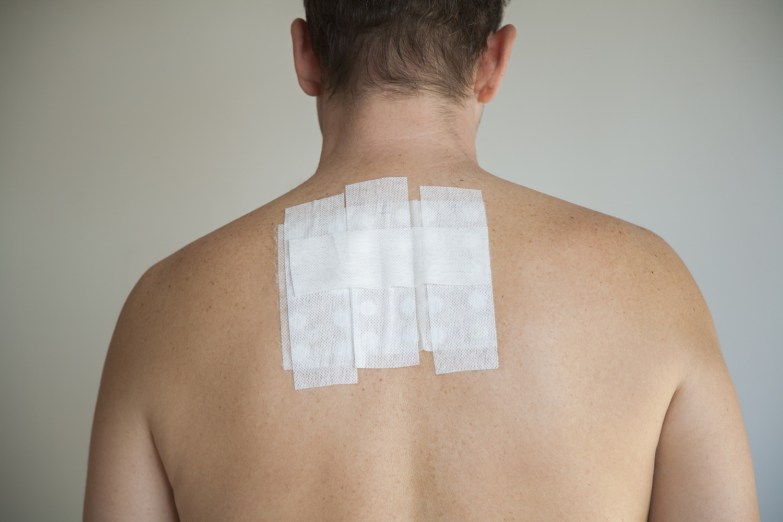
Na suspeita de dermatite de contato, o exame padrão ouro para descobrir o que causa alergia é o Patch Teste ou Teste de Contato. Consiste na colocação de várias substâncias dentro de pequenas câmeras que serão grudadas à pele do paciente com fitas. O mais comum é colocar essas câmeras no dorso (costas) do paciente, por ser uma área grande.
As substâncias ficam 48 horas em contato com a pele. Após esse período, elas são retiradas e uma primeira leitura é realizada. Para confirmar se houve ou não reação deve ser feita uma segunda leitura após 24h a 48h da primeira avaliação.